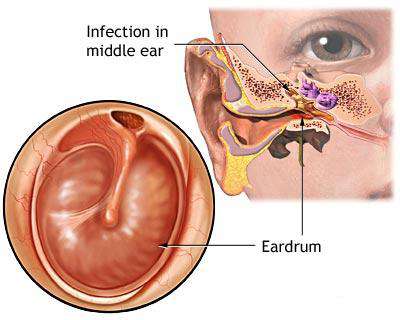
التهابات الأذن الوسطى عند الاطفال
التهابات الأذن الوسطى عند الاطفال
التهاب الأذن الوسطى الحاد عند الطفل
ACUTE OTIS MEDIA
يشكل الالتهاب الحاد في الأذن الوسطى المؤكد أو المشتبه به السبب الأهم لزيارات طبيب الأطفال (1 من كل 5 ) أكثر من أي مرض آخر عند الأطفال . و يعتبر التهاب الأذن الوسطى ثاني أكثر مرض حاد يصيب الأطفال , و أكثر مرض حاد يصيب الأطفال هو الرشح العادي.
تكون الأذن الوسطى عقيمة في الحالة الطبيعية . و إن نفير أوستاش المفتوح ( لكن القابل للانغلاق ) يسمح للسوائل بالنزوح من الأذن الوسطى إلى البلعوم الأنفي لكنه يمنع بشكل طبيعي دخول الجراثيم الموجودة في الطريق التنفسي العلوي بالطريق الراجع إلى الأذن .
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
لماذا تحدث التهابات الأذن الوسطى كثيراً عند الاطفال؟
العوامل التي تزيد من استعداد الطفل للإصابة بحالة التهابات الأذن الوسطى هي :
-
زاوية دخول نفير أوستاش عند الأطفال
-
قصر نفير أوستاش
-
نقص المقوية في الأنبوب (خلل وظيفة نفير أوستاش )
-
كل ذلك قد يسمح بالجريان الراجع وزيادة الاستعداد للخمج .
عندما يحدث المزيد من التضيق في أنبوب أوستاش نتيجة الوذمة الناجمة عن الخمج و الرشح المرافق في الطريق التنفسي العلوي يتولد خلاء Vacuum نسبي مما يؤدي لسحب المفرزات (و الجراثيم ) من البلعوم الأنفي إلى الأذن الوسطى حيث يمكن أن تتكاثر هناك و تسبب التهاب الأذن الوسطى.
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
ما هو مدى انتشار و ما سن حدوث التهابات الأذن عند الاطفال (الوبائيات ) EPIDEMIOLOGY :
إن التهاب الأذن الوسطى الحاد (AOM) أكثر ما يحدث عند الأطفال بعمر 6 إلى 24 شهراً . و بعمر السنتين يكون 90 % من كل الأطفال في الولايات المتحدة قد حدث لديهم هجمة واحدة على الأقل . و يكون 50 % منهم قد حدث لديه ثلاث هجمات على الأقل .
ما هي الجراثيم التي تسبب التهابات الأذن الوسطى عند الاطفال ؟
ينجم حوالي 20 % من حالات التهاب الأذن الوسطى الحاد عند الاطفال عن الفيروسات. لكن التهاب الأذن الوسطى الفيروسي قد يختلط بالخمج الجرثومي الإضافي , أما الـ 80 % المتبقية من الحالات فتمثل أخماجاً جرثومية , و تكون ناجمة على الأشيع عن جرثومة العقديات الرئوية (50 % من كل الهجمات الجرثومية ) , و المستدميات النزلية غير المنمطة (25 % من كل الهجمات الجرثومية ) و الموراكسيلا النزلية (12 % من كل الهجمات الجرثومية ) . و لسوء الحظ فإن 50 % من العقديات الرئوية المعزولة تكون مقاومة للبنسلين و يكون لدى العديد من أنواع المستدميات النزلية و الموراكسيلا النزلية فعالية البيتالاكتاماز .
ينجم التهاب الأذن الوسطى المزمن القيحي على الغالب عن العنقوديات المذهبة أو الزوائف الزنجارية (العصيات الزرق ) أو عن جراثيم مختلطة .
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
العوامل التي تؤهب لحدوث التهاب الأذن الوسطى الحاد عند الأطفال (عوامل الخطورة RISK FACTORS ):
تشمل العوامل التي تؤهب لحدوث التهاب الأذن الوسطى الحاد عند الأطفال كلاً مما يلي :
-
التدخين عند الشخص الذي يعتني بالطفل (التدخين السلبي عند الطفل ).
-
الإرضاع بالزجاجة .
-
مراكز الرعاية اليومية
-
المرض الأرجي (تحسس الأنف و تضخم اللحميات )
-
التشوهات الوجهية القحفية .
-
العوز المناعي مثل نقص الـ IgA
-
الاستعداد الوراثي ,
-
استخدام الحلمة الصناعية (اللهاية Pacifier )
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
ما هي أعراض التهابات الأذن الوسطى عند الاطفال : CLINICAL MANIFESTATIONS
قد يكون لدى الأطفال شكاوي موضعية أو جهازية أو كلاهما , و تشمل أعراض التهاب الأذن الوسطى :
-
البكاء المفاجئ خاصة في الليل
-
ألم الأذن
-
سيلان قيحي أو دموي من الأذن
-
الحمى أو الحرارة
-
سرعة الاهتياج Fussiness (تململ و تلوي الطفل).
-
تشاهد أعراض التهاب السبيل التنفسي العلوي قبيل حدوث التهاب الأذن الوسطى الحاد (السعال , و سيلان الأنف و الاحتقان)
بالفحص السريري بمنظار طبيب الاطفال يبدو غشاء الطبل المصاب منتبجاً و عاتماً و محمراً أو مصفراً مع منعكس ضيائي زائغ Aberrant .
يظهر منظار الأذن الهوائي نقص حركية غشاء الطبل .
يجب أن لا يتم تشخيص التهاب الأذن الوسطى الحاد إلا إذا وجدت قصة حادة للأعراض مع انتباج غشاء الطبل ونقص حركته (أو عدم حركته ) مع وجود علامات الالتهاب الموضعي أو الجهازي .
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
ما هي الحالات التي تشبه أعراض التهابات الأذن الوسطى عند الاطفال ؟
التشخيص التفريقي : DIFFERENTIAL DIAGNOSIS
-
يشخص التهاب الأذن الوسطى مع الانصباب عند وجود سائل واضح خلف غشاء الطبل (نقص حركية الغشاء بالفحص بواسطة منظار الأذن الهوائي ) أو عدم حركة غشاء الطبل دون وجود حمى وعدم وجود دليل على ألم الأذن ) .
-
إن التهاب الطبلة Myringitis هو التهاب في غشاء الطبل مترافق مع حركة طبيعية للغشاء . تترافق هذه الحالة غالباً مع الخمج الفيروسي في السبيل التنفسي العلوي .
-
يسبب التهاب الأذن الخارجية Otitis externa أيضاً ألماً في الأذن لكن يجب في هذه الحالة أن يكون غشاء الطبل طبيعياً بالفحص . يثار الألم في التهاب الأذن الخارجية بتحريك الأذن الخارجية .
-
إن غشاء الطبل الذي يكون محمراً دون وجود أي علامات أخرى لمرض التهاب الأذن الوسطى قد يكون ناجماً عن البكاء الشديد و يجب عدم اعتباره التهاباً حاداً في الأذن الوسطى .
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
ما هي معالجة التهابات الأذن الوسطى عند الاطفال ؟
تعتبر المضادات الحيوية أو الصادات التي توصف لالتهاب الأذن الوسطى الحاد AOM هي الأكثر مقارنة مع أي حالة مرضية أخرى في طب الأطفال , كما أن المقاومة للصادات مشكلة متزايدة لذلك فإن مركز السيطرة على الأمراض CDC قد أصدر توصيات حول معالجة ال AOM:
يجب وصف المضادات الحيوية أو الصادات للأطفال المرضى التاليين :
-
الأطفال دون عمر 24 شهراً
-
المرضى الذين يعتقد أنهم معرضون لخطر المتابعة الضعيفة
-
الأطفال المرضى بشدة
-
للأطفال المرضى المصابين بأي مرض مزمن (بما فيه نقص المناعة )
-
للأطفال الذين لديهم التهاب أذن وسطى حاد متكرر أو شديد أو مترافق مع انثقاب غشاء الطبل .
و الأطفال غير الأطفال السابقين يمكن أن تشفى التهابات الأذن الوسطى عندهم على المسكنات فقط.
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
ما هي الأدوية المستخدمة في علاج التهابات الأذن الوسطى عند الاطفال ؟
-
يوصى بالجرعة العالية من الأموكسيسيللين كخط أول في المعالجة .
-
إن المرضى الذين عولجوا بالمضادات الحيوية خلال الشهر الماضي والمرضى الذين لم يتحسنوا خلال 48 ساعة مرشحين لمعالجة الخط الثاني بالأموكسيسيللين مع حمض الكلافولينيك (اوغمنتين) أو سيفالوسبورين فموي (من الجيل الثاني أو الثالث مثل السيكلور) أو السفترياكسون العضلي
-
قد يعطى الأطفال فوق عمر 24 شهراً مع إصابة أقل شدة خيار المعالجة المباشرة بالصادات مقابل المسكنات و الانتظار مع مراقبة الطفل.
-
يجب إعطاء الصادات للأطفال الذين تم تأجيل الصادات لديهم في البداية إذا لم يحدث أي تحسن بعد 48 ساعة .
-
أما المرضى الذين لديهم انثقاب في غشاء الطبل إضافة لوجود التهاب أذن وسطى حاد فيجب أن يعطوا الصادات الفموية (و من الممكن أيضاً الصادات الموضعية ) عند بداية التشخيص . معظم الانثقابات العفوية الناجمة عن التهاب الأذن الوسطى الحاد تشفى خلال يومين إلى ثلاثة أيام ساعة .
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
ما هي المشاكل التي قد تحدث نتيجة التهابات الأذن الوسطى عند الاطفال ؟
أهم المشاكل التي قد تحدث نتيجة التهابات الأذن الوسطى عند الاطفال هي :
-
إن أشيع اختلاط لحالة التهابات الأذن الوسطى عند الاطفال هو التهاب الأذن الوسطى مع الانصباب (ماء في الأذن أو كيس ماء أو أكياس ماء الأذن ) الذي يحدث فعلياً بعد كل حالات التهاب الأذن الوسطى و يستغرق أوقاتاً مختلفة حتى يشفى .
-
يجب تحويل الأطفال الذين لديهم التهاب الأذن الوسطى مع الانصباب المستمر لأكثر من 3 شهور من أجل وضع أنبوب التهوية مع خزع غشاء الطبل (شق او فغر الطبلة Tympanostomy ) .
-
يزيد التهاب الأذن الوسطى المزمن مع الانصباب من خطر إصابة الطفل بحالة تأخر اكتساب المهارات اللغوية إضافة إلى نقص السمع .
-
يجب التفكير بأنبوب فغر الطبلة Tympanostomy (أنابيب تهوية الأذن ) أيضاً عند المرضى الذين لديهم 4 هجمات من التهابات الأذن الوسطى خلال 6 شهور أو 5 هجمات خلال 12 شهراً .
-
تشمل اختلاطات التهاب الأذن الوسطى المتكرر كلاً من نقص السمع التوصيلي و انثقاب غشاء الطبل و التندب الشديد (تصلب عظام الطبل Tympanosclerosis وتشكل الورم الكولسترولي و التهاب الأذن الوسطى المزمن القيحي .
-
يعتبر التهاب الخشاء Mastoiditis (التهاب عظم الخشاء في الجمجمة ) اختلاطاً شديداً لإلتهاب الأذن الوسطى لكنه غير شائع . و يتميز سريرياً بالحمى العالية و الإيلام في منطقة عظم الخشاء و الانزياح الأمامي للأذن الخارجية , يعالج التهاب الخشاء بالصادات (المضادات الحيوية ) الوريدية و قد تحتاج الحالة أحياناً للتداخل الجراحي....الدكتور رضوان غزال MD, FAAP- عن كتاب مبادئ طب الأطفال : ترجمة د. عماد محمد زوكار - دار القدس للعلوم - دمشق- جميع الحقوق محفوظة - عيادة طب الأطفال -Copyright ©childclinic.net - آخر تحديث 24/12/2019
